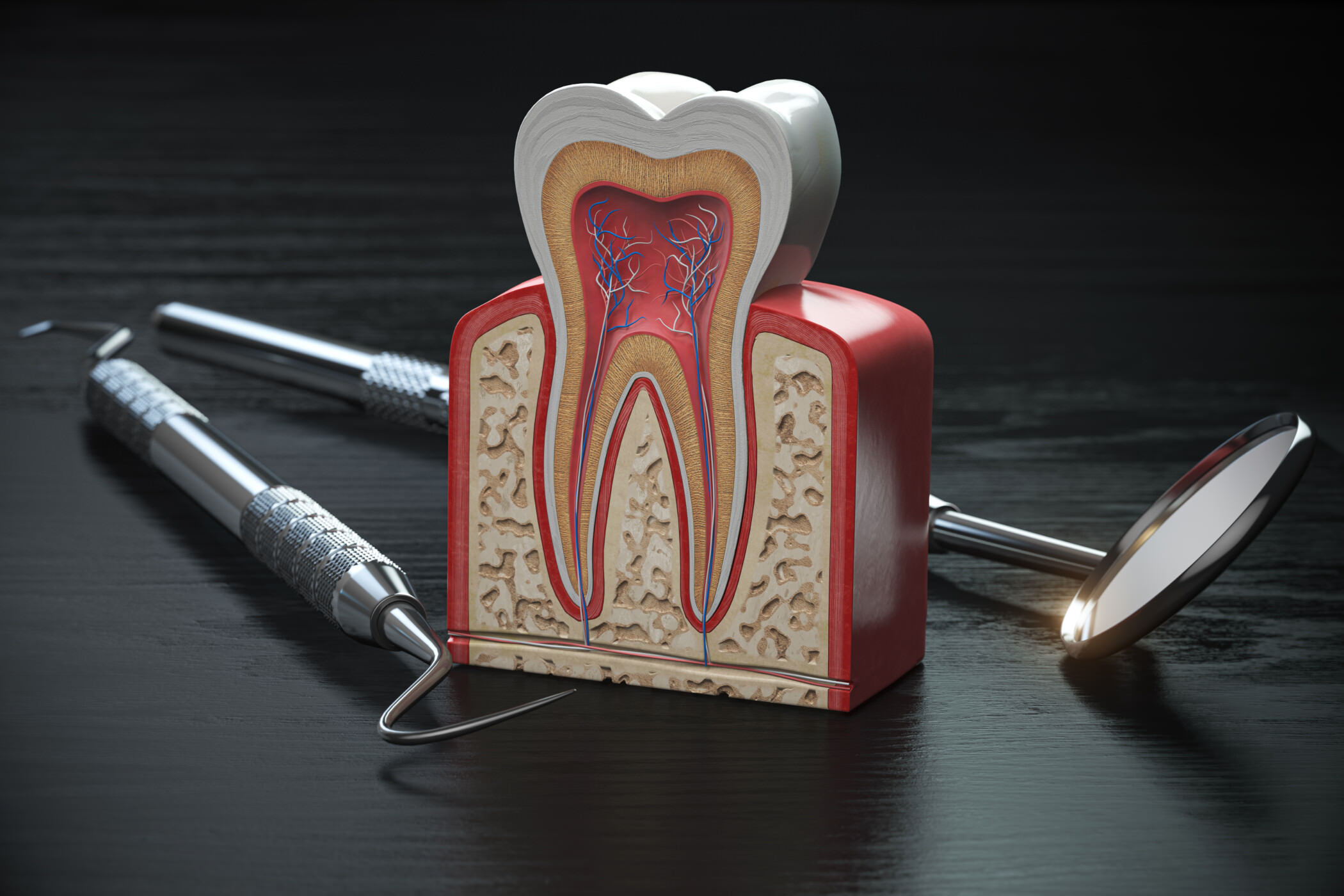
Parodontitis ist eine entzündliche Erkrankung des Zahnhalteapparates, die weltweit zu den häufigsten chronischen Krankheiten zählt und in Deutschland bei etwa 35 Prozent der Erwachsenen in behandlungsbedürftiger Form vorliegt. Der Begriff leitet sich vom griechischen para (neben), odontos (Zahn) und dem Suffix -itis (Entzündung) ab und bezeichnet die bakteriell ausgelöste Entzündung aller Strukturen des Parodonts: Zahnfleisch, Wurzelhaut (Desmodont), Wurzelzement und Alveolarknochen. Unbehandelt führt Parodontitis zu fortschreitendem Knochen- und Gewebeverlust, der schließlich den Zahnverlust bedingt. Was viele nicht wissen: Parodontitis beschränkt sich nicht auf den Mund, sondern hat nachgewiesene Auswirkungen auf die Allgemeingesundheit – von Diabetes bis zu Herz-Kreislauf-Erkrankungen. Die gute Nachricht ist, dass Parodontitis bei frühzeitiger Diagnose und konsequenter Behandlung gut kontrollierbar ist. In unserer Zahnarztpraxis Quarree Dental in Hamburg-Wandsbek bieten wir eine vollständige Parodontitisdiagnostik und Therapie nach aktuellen S3-Leitlinien an. Als Zahnärzte und Zahnärztinnen mit Leidenschaft nehmen wir uns die Zeit, jeden Befund sorgfältig zu erheben und verständlich zu erklären.
Wir sind Zahnärzte in Hamburg-Wandsbek und helfen Ihnen gerne weiter.
Ursachen der Parodontitis
Die Ursache der Parodontitis ist ein komplexes Zusammenspiel aus bakteriellem Biofilm (Plaque) und individueller Immunreaktion. Wenn Plaque nicht regelmäßig und gründlich entfernt wird, mineralisiert sie zu Zahnstein und beherbergt parodontopathogene Keime wie Porphyromonas gingivalis, Tannerella forsythia und Treponema denticola – die sogenannte „rote Gruppe“ nach Socransky. Diese Bakterien produzieren Toxine und Enzyme, die Bindegewebe und Knochen direkt schädigen und gleichzeitig eine überschießende Immunreaktion des Körpers auslösen, die paradoxerweise selbst Gewebeschäden verursacht. Risikofaktoren, die die Empfindlichkeit gegenüber Parodontitis erhöhen, sind Rauchen (ein- bis sechsfach erhöhtes Risiko), unkontrollierter Diabetes mellitus (bidirektionale Wechselwirkung), genetische Prädisposition, Stress (erhöht Cortisol und schwächt das Immunsystem), Medikamente, die eine Wucherung des Zahnfleisches oder Mundtrockenheit verursachen, sowie hormonelle Veränderungen in Schwangerschaft oder Menopause. Neuere Forschungsergebnisse weisen darauf hin, dass auch eine veränderte Zusammensetzung des oralen Mikrobioms als Ganzes – nicht nur einzelne Leitkeime – eine entscheidende Rolle bei der Entstehung und dem Schweregrad der Parodontitis spielt, was personalisierte Diagnose- und Therapieansätze für die Zukunft der Parodontologie verspricht. Unser Prophylaxe mit System-Konzept zielt darauf ab, Risikofaktoren frühzeitig zu identifizieren und gegenzusteuern.
Gingivitis als Vorstufe
Gingivitis – die Entzündung des Zahnfleisches ohne Beteiligung von Knochen und Desmodont – ist das reversible Vorstadium der Parodontitis. Klinisch zeigt sich Gingivitis durch gerötetes, geschwollenes Zahnfleisch, das beim Zähneputzen oder Sondieren blutet. Da Gingivitis reversibel ist, reicht in der Regel eine professionelle Zahnreinigung mit anschließend verbesserter häuslicher Mundhygiene aus, um die Entzündung vollständig zu beseitigen. Schreitet die Entzündung jedoch in die Tiefe fort und betrifft den Stützknochen, ist eine echte Parodontitis entstanden, die ohne professionelle Behandlung nicht ausheilt. Wichtig: Parodontitis ist in vielen Fällen schmerzlos und wird deshalb ohne zahnärztliche Kontrolle oft erst bei fortgeschrittenem Knochenabbau bemerkt. Regelmäßige professionelle Zahnreinigungen und zahnärztliche Kontrollen sind der beste Schutz vor unbemerkt fortschreitender Parodontitis. Unser Wiki-Beitrag zur zahnärztlichen Vorsorgeuntersuchung erläutert, wie Parodontitis im Rahmen der Routinekontrolle diagnostiziert wird.
Symptome der Parodontitis
Die häufigsten Symptome einer Parodontitis sind Zahnfleischbluten beim Zähneputzen oder spontan, gerötetes und geschwollenes Zahnfleisch, Mundgeruch (Halitosis) durch bakterielle Metabolite, freiliegende Zahnhälse mit Überempfindlichkeit gegenüber Kälte und Wärme, Zahnlockerung, Zahnwanderung (Veränderungen in der Zahnstellung) sowie Zahnfleischtaschen, die beim Sondieren eine Tiefe von vier Millimetern und mehr aufweisen. In späten Stadien kann es zu Eiteraustritt aus den Taschen (Abszess) und akutem Schmerzgeschehen kommen. Da viele Betroffene Schmerzen als Hauptindikator für eine zahnärztliche Konsultation betrachten, bleibt Parodontitis wegen ihrer relativen Schmerzarmut oft lange unentdeckt. Unsere Leistungsseite zur Parodontologie informiert, wie wir die Erkrankung diagnostizieren und behandeln.
Behandlung der Parodontitis
Die Behandlung der Parodontitis erfolgt nach der modernen Stufentherapie der S3-Leitlinien in vier Schritten. Im ersten Schritt (Step 1) werden Risikofaktoren eliminiert, die Mundhygiene optimiert und störende Faktoren wie überstehende Restaurationsränder beseitigt. Im zweiten Schritt (Step 2) folgt das subgingivale Debridement: Die Zahnwurzeln werden unter dem Zahnfleischsaum mit Küretten und Ultraschallinstrumenten von Zahnstein, Plaque und belastetem Wurzelzement befreit. Nach einer Reevaluationsphase von acht bis zwölf Wochen (Step 3) wird entschieden, ob verbliebene Resttaschen von mehr als fünf Millimetern chirurgisch behandelt werden müssen. Schritt 4 bildet die unterstützende Parodontitistherapie (UPT) mit regelmäßigen Recall-Terminen alle drei bis zwölf Monate. Bei genetisch prädisponierten Patienten oder aggressiven Keimspektren kann eine systemische Antibiotikagabe adjuvant zum mechanischen Debridement sinnvoll sein. Unser Wiki-Beitrag zur richtigen Mundhygiene zu Hause erklärt, wie die häusliche Pflege den Behandlungserfolg langfristig sichert. Patienten, die durch Parodontitis Zähne verloren haben, informieren unsere Seiten zu Zahnimplantaten in Hamburg-Wandsbek über moderne Möglichkeiten der Lückenversorgung.
Parodontitis und systemische Erkrankungen
Die bidirektionale Beziehung zwischen Parodontitis und systemischen Erkrankungen ist wissenschaftlich gut belegt. Besonders eng ist der Zusammenhang mit Diabetes mellitus: Parodontitis verschlechtert die Blutzuckerkontrolle und erhöht das Risiko für Diabeteskomplikationen; umgekehrt steigert Diabetes das Parodontitisrisiko und verlangsamt die Heilung nach der Behandlung. Studien zeigen, dass eine erfolgreiche Parodontalbehandlung den HbA1c-Wert um durchschnittlich 0,4 Prozentpunkte senken kann. Auch Herz-Kreislauf-Erkrankungen – insbesondere Herzinfarkt und Schlaganfall – werden mit chronischer Parodontitis assoziiert, möglicherweise über proinflammatorische Mediatoren wie Interleukin-6 und CRP, die bei aktiver Parodontitis erhöht sind. Für schwangere Patientinnen ist zu beachten, dass schwere Parodontitis mit einem erhöhten Frühgeburtsrisiko in Verbindung gebracht wird. Die Diagnose und Behandlung einer Parodontitis ist daher stets als Teil der gesamtmedizinischen Gesundheitsvorsorge zu verstehen.
- Parodontitis betrifft 35 % der Erwachsenen – oft schmerzlos und deshalb zu spät erkannt
- Rauchen erhöht das Parodontitisrisiko bis zu sechsfach – Rauchentwöhnung ist Teil der Therapie
- Stufentherapie nach S3-Leitlinien: vier Schritte von Mundhygiene bis unterstützender Nachsorge
- Bidirektionale Wechselwirkung mit Diabetes – erfolgreiche Behandlung senkt messbar den HbA1c-Wert
Fazit: Parodontitis bei Quarree Dental in Hamburg-Wandsbek
Parodontitis ist eine ernste, aber gut behandelbare Erkrankung – vorausgesetzt, sie wird frühzeitig erkannt und konsequent therapiert. In unserer Zahnarztpraxis Quarree Dental in Hamburg-Wandsbek diagnostizieren und behandeln wir Parodontitis nach aktuellen Leitlinien mit modernen Instrumenten und umfassender Patientenaufklärung. Als Zahnärzte und Zahnärztinnen mit Leidenschaft möchten wir, dass unsere Patientinnen und Patienten verstehen, warum gesundes Zahnfleisch nicht nur eine ästhetische, sondern auch eine allgemeinmedizinische Angelegenheit ist. Vereinbaren Sie jetzt Ihren Termin in unserer Zahnarztpraxis in Hamburg-Wandsbek und lassen Sie Ihren Zahnhalteapparat gründlich untersuchen.